Agitasi merupakan sekuele neurobehavior yang paling sering ditemukan pada cedera otak traumatik, selain kondisi iritabilitas, hiperaktivitas, perilaku gugup (restlessness), dan disinhibisi.[1,2] Keadaan agitasi dan agresi terjadi pada setidaknya sepertiga kasus dari keseluruhan kasus cedera otak traumatik.[3] Kondisi agitasi sering terkait dengan perilaku destruktif yang berpotensi membahayakan pasien dan orang di sekitarnya, mempengaruhi pengobatan, meningkatkan penahanan (restrain) fisik dan kimia yang tidak diperlukan, meningkatkan durasi rawat, menghambat rehabilitasi, dan mengganggu kemandirian fungsional penderita.[1-3]
Tata laksana dari agitasi pasca cedera otak traumatik dapat dibagi menjadi terapi nonfarmakologi dan farmakologi. Beberapa terapi farmakologi disarankan dalam mengatasi agitasi, tetapi keuntungan dan keamanan dari berbagai agen ini memiliki efek dan interaksi yang masih belum jelas, serta dapat menyamarkan gejala dari komplikasi cedera otak traumatik.[2,4] Oleh karena itu, penanganan kasus agitasi pada cedera otak traumatik menjadi tantangan tersendiri bagi klinisi.
Agitasi pada Cedera Otak Traumatik
Krisis agitasi merupakan fase bangun setelah terjadinya cedera otak traumatik yang menimbulkan aktivitas psikomotor global berlebih terhadap lingkungan.[1,4] Dalam beberapa studi, agitasi digambarkan sebagai bagian dari subtipe delirium yang terjadi pada post-traumatic amnesia (PTA), yang digambarkan dengan perilaku berlebihan sebagai kombinasi dari agresi, akatisia, disinhibisi, dan atau emosi yang labil. Namun, agitasi dapat pula dianggap sebagai suatu manifestasi yang berdiri sendiri.[1]
Studi lain mendefinisikan agitasi sebagai keadaan agresi fisik, kemarahan yang meledak, peningkatan aktivitas psikomotor, impulsivitas, agresi verbal, pemikiran yang tidak terorganisir, gangguan persepsi, dan penurunan kemampuan untuk mempertahankan perubahan perhatian yang pantas sesuai norma.[4] Hingga saat ini, belum terdapat konsensus yang menyebutkan strategi teraman dan paling efektif dalam mengatasi agitasi pada cedera otak traumatik.[2]
Intervensi Nonfarmakoterapi dalam Mengatasi Agitasi Pasca Cedera Otak Traumatik
Dalam suatu tinjauan oleh Lauate et al, pendekatan nonfarmakoterapi inisial yang direkomendasikan adalah mencari etiologi atau faktor penyebab krisis agitasi yang dapat ditangani, misalnya nyeri, sepsis akut, dan efek samping obat. Tinjauan ini menyatakan bahwa penahanan (restrain) fisik harus dihindari jika memungkinkan.[4]
Seyogyanya penatalaksanaan agitasi pasca cedera otak traumatik perlu menggunakan pendekatan multimodal melalui kombinasi berbagai teknik yang disesuaikan dengan kondisi masing-masing pasien. Beberapa terapi nonfarmakologi yang dapat diterapkan di rumah sakit maupun pusat rehabilitasi meliputi penanganan faktor yang berkontribusi; modifikasi lingkungan; melakukan pendekatan perilaku; dan mempertimbangkan terapi farmakologi.[2]
Dalam studinya Carrier et al melaporkan bahwa 99% klinisi menggunakan intervensi nonfarmakoterapi pada agitasi pasca cedera otak traumatik dengan tujuan meningkatkan kenyamanan dari penderita. Beberapa manajemen nonfarmakoterapi yang dimaksud antara lain mengurangi tingkat kebisingan, menggunakan rel pengaman tempat tidur pasien, meredupkan cahaya ruang perawatan, dan mengurangi jam besuk.[5]
Tabel 1. Pilihan Terapi Nonfarmakologi untuk Agitasi Pasca Cedera Otak Traumatik
| Pendekatan | Contoh Perlakuan |
| Modifikasi Lingkungan | ● Gunakan jam dan kalender untuk meningkatkan orientasi pasien ● Biarkan teman atau keluarga dekat untuk ada bersama pasien ● Kurangi kebisingan ● Jaga selang atau tabung yang digunakan dalam pengobatan, serta cabut jika memang memungkinkan ● Kurangi penahanan fisik jika memungkinkan ● Gunakan jadwal untuk ke kamar mandi ● Hindari overstimulasi ● Gunakan pemantauan noninvasif jika memungkinkan ● Lakukan intervensi sleep hygiene |
| Pendekatan Perilaku | ● Cognitive-behavioral therapy ● Terapi keluarga ● Pendekatan relasional neurobehavioral |
Sumber : Hoover et al, 2020.[3]
Intervensi Farmakoterapi dalam Mengatasi Agitasi Pasca Cedera Otak Traumatik
Agitasi merupakan sekuele yang paling mengganggu pada stadium dini dari penyembuhan kasus cedera otak traumatik. Data dari berbagai studi yang ada menunjukan bahwa kejadian agitasi dialami 11-70% dari keseluruhan pasien dengan cedera otak traumatik derajat berat. Tingginya variasi ini disebabkan karena heterogenitas yang dimiliki oleh populasi yang diambil (personalitas yang dimiliki sebelum cedera kepala terjadi, riwayat penggunaan obat, lokasi kerusakan dari otak), perbedaan definisi agitasi yang digunakan, serta skala yang digunakan.[4]
Apabila pendekatan nonfarmakologi gagal, terdapat berbagai pilihan obat yang dapat digunakan dalam manajemen agitasi pasca cedera otak traumatik. Meski pilihan terapinya cukup banyak dan telah secara luas digunakan, perlu diketahui bahwa belum terdapat basis bukti ilmiah dengan kualitas bukti tinggi untuk mendukung efikasi farmakoterapi tertentu.[3]
Pilihan Obat Untuk Agitasi Pasca Cedera Otak Traumatik
Hingga saat ini, belum terdapat cukup data untuk merekomendasikan terapi farmakologi tertentu dalam mengatasi kasus agitasi yang disebabkan cedera otak traumatik.[1,4,6] Beberapa pilihan terapi farmakoterapi pada kasus agitasi pasca cedera otak traumatik adalah golongan penghambat beta seperti propranolol; neuroleptik seperti olanzapine; dan serotonergik seperti fluoxetine. (Tabel 2)[3,4]
Tabel 2. Agen Farmakoterapi pada Kasus Agitasi Pasca Cedera Otak Traumatik
| Obat | Dosis | Kontraindikasi | Efek Samping |
| Penghambat beta | |||
| Propranolol | 60-420 mg/hari dosis terbagi diberikan setiap 6-8jam | Penyakit paru obstruktif kronis (PPOK), blok atrioventrikular, gagal jantung, bradikardia berat | Bradikardia, bronkospasme, hipotensi, gangguan tidur, disfungsi seksual |
| Neuroleptik | |||
| Olanzapine | 10-20 mg/hari | Riwayat NMS (neuroleptic malignant syndrome) | Sedasi, hiperglikemia, peningkatan berat badan, NMS, sindrom serotonin, sindrom ekstrapiramidal |
| Quetiapine | 25-300 mg/hari dibagi menjadi 2-3 dosis | Pemanjangan interval QT, riwayat NMS | Pemanjangan QT, sedasi NMS, sindrom serotonin, sindrom ekstrapiramidal |
| Ziprasidone | 20-80 mg/hari dibagi menjadi 2 dosis | Pemanjangan interval QT, gagal jantung, abnormalitas elektrolit yang tidak terkoreksi, riwayat NMS | Pemanjangan interval QT, hipotensi postural, takikardia, kelemahan, mengantuk, NMS, mual, emesis, konstipasi |
| Serotonergik | |||
| Citalopram | 20-40 mg/hari | Penggunaan obat serotogenik bersamaan, pemanjangan QT, aritmia, memiliki ide bunuh diri | Mual, pusing, pemanjangan QT, keinginan bunuh diri, syndrome of inappropriate antidiuretic hormone release (SIADH) |
| Fluoxetine | 20-80 mg/hari | ||
| Sertraline | 50-200 mg/hari | ||
| Trazodone | 50-200 mg tiap malam | Pemanjangan QT, kejang, hiponatremia berat | Priapismus, sindrom serotonin, pemanjangan QT, SIADH, kejang |
| Buspirone | 5 mg 2 kali sehari hingga 15 mg 3 kali sehari | Penggunaan Monoamine oxidase inhibitor (MAOI) | Pusing, nyeri kepala, gugup, diare, diaphoresis, parestesia |
| Antidepresan trisiklik | |||
| Amitriptiline | 25-150 mg setiap malam | Pemanjangan QT, gagal jantung, kejang, obstruksi saluran kencing, glaukoma | Aritmia, ileus, retensi urin, mulut kering, sedasi, delirium, bunuh diri, pandangan kabur |
| Benzodiazepine | |||
| Lorazepam | 0,5 mg tiap 8 jam | Glaukoma, perhatian pada penggunaan opioid | Sedasi, hipotensi, depresi napas, agitasi paradoks, ketergantungan, penurunan tidur REM, amnesia antegrade |
| Antiepilepsi | |||
| Carbamazepine | 200-800 mg/hari dibagi menjadi 2-4 dosis | Penggunaan MAOI, depresi sumsum tulang, intoleransi fruktosa herediter, penyakit ginjal berat | Hepatotoksik, supresi sumsum tulang, anemia aplastik, agranulosit, muntah, dispepsia, diare |
| Asam valproat | 750-1500 mg/hari dibagi menjadi 2-3 dosis | Penyakit hepar, kehamilan | Hepatotoksisitas, pankreatitis, sedasi, nausea, muntah, tremor, peningkatan berat badan, kerontokan, pusing |
| Agonis dopamin | |||
| Amantadine | 100 mg/hari hingga 200 mg 2 kali sehari | Menyusui, gangguan fungsi ginjal berat | Halusinasi, edema, kejang, hipomania |
| Psikostimulan | |||
| Methylphenidate | 5 mg 2 kali sehari | Penyakit jantung berat, aritmia, glaukoma, tic, hipertensi | Takikardia, penurunan berat badan, hipertensi, nafsu makan berkurang, nyeri kepala, ketergantungan, gangguan tidur |
Sumber : Hoover et al, 2020.[3]
Neuroleptik :
Neuroleptik atau antipsikotik tipikal bekerja dengan menghambat reseptor dopamine tipe 2 pusat. Neuroleptik paling banyak diberikan untuk mengontrol agitasi meskipun didapat kemungkinan waktu pemulihan yang lebih panjang. Neuroleptik jarang mengakibatkan depresi napas, tetapi reaksi ekstrapiramidal dan diskinetik dapat timbul.[1,7] Agen ini diperuntukkan sebagai sedasi cepat sehingga memproteksi penderita dan orang sekitarnya pada kasus agitasi berat, tetapi durasi penggunaan tetap dianjurkan sesingkat mungkin. [4] Meski demikian, perlu diketahui bahwa International Traumatic Brain Injury Cognitive Rehabilitation Guideline (INCOG) merekomendasikan untuk menghindari penggunaan neuroleptik pada kasus agitasi karena ada potensi risiko berupa penurunan kemampuan kognitif.[7]
Serotonergik :
Golongan serotonergik telah banyak digunakan dalam terapi depresi, ansietas, dan gangguan tidur setelah cedera otak traumatik, namun belum banyak studi mengenai efeknya terhadap gangguan neurobehavior. Terdapat beberapa studi yang menunjukan bahwa serotonin reuptake inhibitor (SSRI) dan trazodone bermanfaat dalam mengurangi agitasi terkait dementia, namun belum ada untuk cedera otak traumatik.[3]
Benzodiazepine :
Hingga kini belum ada uji klinis besar yang mengevaluasi efikasi benzodiazepine untuk terapi agitasi pasca cedera otak traumatik. Meski demikian, obat golongan ini sering digunakan jika dibutuhkan penurunan gejala yang cepat. Karena profil keamanannya yang kurang baik, benzodiazepine umumnya tidak direkomendasikan pada pasien dengan cedera otak.[3]
Antiepilepsi :
Telah terdapat data terbatas yang menunjukan bahwa asam valproat dapat meringankan gejala agitasi pada pasien cedera otak traumatik. Selain itu, juga telah terdapat laporan terbatas bahwa carbamazepine mampu memperbaiki disinhibisi, iritabilitas, dan agresi.[3]
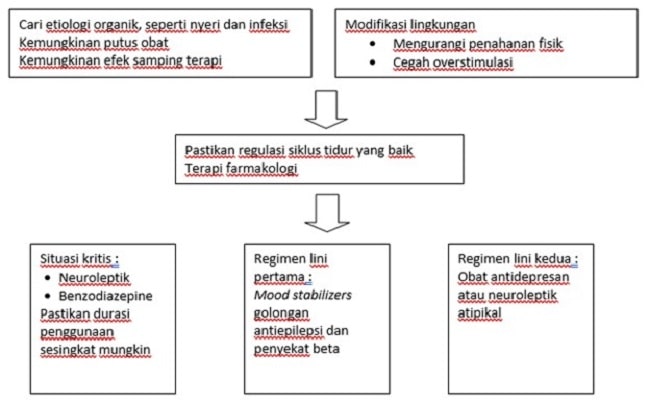
Gambar 1. Panduan Alur Penanganan Krisis Agitasi Pasca Cedera Otak Traumatik[4]
Kesimpulan
Mengatasi perilaku agitasi pada kasus cedera otak traumatik menjadi tantangan tersendiri bagi klinisi karena dapat membahayakan pasien atau orang sekitarnya, mempengaruhi pengobatan, durasi rawat, dan meningkatkan risiko komplikasi. Dalam penanganan agitasi pasca cedera otak traumatik disarankan menggunakan pendekatan multimodal baik secara nonfarmakologi maupun farmakologi. Terapi nonfarmakologi dapat menggunakan pendekatan modifikasi lingkungan dan pendekatan perilaku. Sementara itu, berbagai agen neuroleptik, serotonergik, antiepilepsi, dan benzodiazepine dapat digunakan jika dirasa kondisi pasien memerlukan farmakoterapi. Namun, hingga kini belum ada basis bukti adekuat terkait efikasi dan keamanan berbagai agen tersebut