Baru-baru ini, dikembangkan Ottawa Clinical Decision Rules untuk membantu mendiagnosis perdarahan subarachnoid pada pasien yang datang ke instalasi gawat darurat (IGD) dengan keluhan nyeri kepala tanpa adanya defisit neurologis fokal.
Nyeri kepala merupakan salah satu keluhan yang sering dijumpai pada praktik. Secara garis besar, nyeri kepala dapat dibedakan menjadi nyeri kepala primer dan nyeri kepala sekunder. Pada nyeri kepala primer, seperti tension type headache, migraine, dan cluster type headache, tidak ditemukan adanya kelainan pada pemeriksaan CT scan kepala atau MRI kepala, dan biasanya tidak berbahaya.
Nyeri kepala sekunder adalah nyeri kepala yang diakibatkan oleh sebab lain seperti tumor otak, pecahnya pembuluh darah di otak, dan infeksi intrakranial. Salah satu penyebab nyeri kepala sekunder yang bersifat fatal adalah perdarahan subarachnoid (SAH). SAH adalah ekstravasasi darah menuju ruang subarachnoid. Diagnosis SAH ditegakkan dengan bantuan pemeriksaan penunjang, terutama CT scan kepala.[1-4]
Sekilas Mengenai Perdarahan Subarachnoid
Perdarahan subarachnoid adalah salah satu jenis perdarahan intrakranial yang dapat disebabkan oleh trauma maupun nontraumatik. Perdarahan subarachnoid nontraumatik sebagian besar (85%) disebabkan oleh ruptur aneurisma. Gejala dan tanda klinis yang utama dari jenis perdarahan ini berupa sakit kepala, kaku kuduk, kejang, penurunan kesadaran, maupun defisit neurologis fokal. [2,4,5]
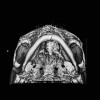
Diagnosis perdarahan subarachnoid ditegakkan dengan bantuan beberapa modalitas, seperti CT scan kepala, MRI kepala, pungsi lumbal, CT/MR angiografi, dan Digital Subtraction Angiography (DSA).
CT scan kepala adalah penunjang diagnostik lini pertama untuk perdarahan subarachnoid. CT scan kepala berguna untuk menilai ekstravasasi darah dan memperkirakan lokasi aneurisma. CT scan memiliki sensitivitas dan spesifisitas sebesar 92,9% dan 100%.
MRI kepala berguna terutama untuk kasus kronis hingga 3 bulan onset perdarahan, karena dapat mendeteksi deposisi hemosiderin yang tersimpan di ruang subarachnoid. Pungsi lumbal dilakukan pada pasien dengan klinis perdarahan subarachnoid yang tidak menunjukkan gambaran perdarahan pada CT scan kepala.
Pemeriksaan angiografi bermanfaat untuk mengidentifikasi ruptur aneurisma, aneurisma yang belum ruptur, dan member gambaran konfigurasi anatomi untuk menentukan pilihan tatalaksana selanjutnya.[2,4]
Skala Hunt and Hess
Perdarahan subarachnoid merupakan perdarahan otak yang bersifat fatal dengan angka kematian mencapai 20%. Angka kematian ini sangat bergantung pada derajat keparahan yang dapat dinilai dengan skala “Hunt and Hess”.
Mortalitas perdarahan subarachnoid berdasarkan derajat keparahannya adalah:
- 3 % pada Hunt and Hess derajat 1 atau 2
- 9 % untuk derajat 3
- 24 % untuk derajat 4
- 71 % untuk derajat 5[6]
Tabel 1. Derajat Keparahan Perdarahan Subarachnoid Berdasarkan Skala Hunt and Hess
| Derajat | Kriteria |
| I | Nyeri kepala dan kaku kuduk ringan |
| II | Nyeri kepala hebat dan kaku kuduk tanpa adanya defisit neurologis fokal selain paresis nervus kranialis |
| III | Penurunan kesadaran dengan defisit neurologis fokal ringan |
| IV | Penurunan kesadaran dengan hemiparesis berat |
| V | Koma, deserebrasi |
The Ottawa Clinical Decision Rules
Sistem penilaian Ottawa Clinical Decision Rules berawal dari suatu studi kohort prospektif multisenter yang dilakukan di IGD 10 rumah sakit pendidikan tersier di Kanada dari tahun 2006 hingga 2010 dengan jumlah sampel mencapai sekitar 2000 sampel.
Sistem penilaian Ottawa Clinical Decision Rules membantu dokter di IGD dalam menyeleksi pasien-pasien yang datang dengan keluhan nyeri kepala untuk dilakukan investigasi lanjutan terkait perdarahan subarachnoid.
Ottawa Clinical Decision Rules diperuntukkan bagi pasien usia di atas 15 tahun yang datang ke rumah sakit dengan keluhan nyeri kepala hebat nontraumatik yang mencapai intensitas maksimal dalam waktu kurang dari satu jam.
Sistem penilaian ini tidak diperuntukkan bagi pasien dengan defisit neurologis fokal baru, riwayat aneurisma atau riwayat perdarahan subarachnoid, pasien dengan tumor otak, maupun pasien dengan nyeri kepala rekuren (3 episode atau lebih nyeri kepala yang serupa dalam 6 bulan terakhir).
Berdasarkan Ottawa Clinical Decision Rules, investigasi lebih lanjut untuk mendiagnosis perdarahan subarachnoid diperlukan apabila didapatkan satu atau lebih variabel berikut ini:
- Usia di atas 40 tahun
- Nyeri leher atau kaku pada leher
- Penurunan kesadaran
- Onset terjadi saat aktivitas
- Nyeri kepala hebat yang terjadi tiba-tiba
- Pada pemeriksaan fisik ditemukan kaku kuduk[7]
Pada tahun 2017, sebuah studi kohort prospektif multisenter dilakukan untuk memvalidasi Ottawa Clinical Decision Rules. Studi ini melibatkan 1153 pasien dan mampu memvalidasi bahwa Ottawa Clinical Decision Rules berguna dalam melakukan rule out terhadap diagnosis perdarahan subarachnoid.[8]
Hasil serupa juga didapat sebuah studi kohort retrospektif yang dipublikasikan di awal 2019 dan melibatkan 913 pasien dengan nyeri kepala akut onset <14 hari yang datang ke IGD. Hasil studi ini menunjukkan bahwa Ottawa Clinical Decision Rules memiliki sensitivitas 100% untuk perdarahan subarachnoid, dengan spesifisitas 37%.
Studi ini menyimpulkan bahwa Ottawa Clinical Decision Rules dapat menjadi alat yang efektif dalam mengeksklusi perdarahan intrakranial dan subarachnoid.[1]
Kesimpulan
Di antara pasien yang datang ke Instalasi Gawat Darurat, Ottawa Clinical Decision Rules mampu membantu klinisi melakukan rule out pada pasien dengan sakit kepala berat nontraumatik yang tidak memiliki perdarahan subarachnoid, sedangkan sisanya perlu pemeriksaan lanjutan.
Menurut sistem penilaian ini, investigasi lanjutan dibutuhkan pada pasien dengan usia > 40 tahun, mengalami nyeri atau kaku leher, penurunan kesadaran, awitan saat aktivitas, nyeri hebat yang tiba-tiba, atau ditemukan kaku kuduk pada pemeriksaan fisik.