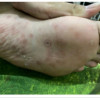
Mendiagnosis ulkus genital kadang sulit dilakukan, karena bentuk lesi dan riwayat keluhan yang mirip antara berbagai etiologi. Penyebab tersering ulkus genital adalah infeksi HSV-2 dan infeksi sifilis, sehingga dokter harus mampu menentukan diagnosis banding dan pemeriksaan penunjang yang diperlukan pada pasien dengan ulkus genital.[1-3]
Kasus-kasus ulkus genital yang sulit ditentukan penyebabnya memerlukan pemeriksaan tambahan, yang meliputi pemeriksaan laboratorium biasa, seperti uji urine lengkap, hingga pemeriksaan canggih, seperti biopsi ulkus. Meskipun terapi definitif ulkus genital dibedakan sesuai etiologinya, prinsip penanganan awal untuk ulkus genital memiliki kemiripan.[1-3]
Epidemiologi Ulkus Genital
Etiologi ulkus genital dapat berasal dari penyakit menular (infeksi bakteri dan virus) dan penyakit tidak menular (penyakit autoimun atau pasca trauma).[4]
Menurut data Centers for Disease Control and Prevention (CDC) tahun 2015–2016, virus herpes (HSV) merupakan penyebab utama ulkus genital infeksi. Penyebab lainnya adalah sifilis dan ulkus mole (chancroid). Kasus ulkus genital akibat infeksi HSV diperkirakan mencapai 5% populasi usia 15–49 tahun, sedangkan prevalensi sifilis sebesar 7,4 kasus dalam 100.000 populasi dunia.[6]
Terkait etiologi noninfeksi, Behçet’s syndrome merupakan penyebab tersering ulkus genital di kawasan Asia dan Amerika. Sampai saat ini belum ada data jelas prevalensi setiap etiologi ulkus genital noninfeksi. Data epidemiologi ulkus genital di Indonesia, baik akibat infeksi maupun noninfeksi, hingga kini juga masih terbatas.[4]
Diagnosis Banding Ulkus Genital
Dalam mendiagnosis banding ulkus genital infeksi, perlu dilakukan penggalian informasi terkait aktivitas seksual terakhir, pasangan seksual, dan proteksi yang digunakan. Sementara itu, skrining ulkus genital noninfeksi dapat berupa riwayat alergi, riwayat penyakit terdahulu, riwayat keluarga, serta penyakit bawaan keluarga lainnya yang menimbulkan reaksi hipersensitivitas.[5]
Herpes Genital
Dari anamnesis, pasien herpes genital umumnya memiliki keluhan utama gatal dan luka di genital. Informasi yang perlu digali adalah riwayat infeksi HSV sebelumnya dan riwayat kontak seksual dengan penderita herpes. Gejala klinis terlihat papul dan vesikel eritema, yang nyeri dan terlokalisasi di area genital atau perianal. Masa inkubasi episode pertama adalah 4‒7 hari, kemudian lesi vesikuler akan menyatu atau membentuk erosi selama beberapa hari.[1,3,10]
Beberapa pasien dengan infeksi primer dapat mengalami limfadenopati regional, disuria, dan gejala sistemik. HSV genital juga bisa menunjukkan gambaran atipikal, seperti fisura, sistitis, uretritis, vaginal discharge, serta eritema berulang di area genital.[10]
Pemeriksaan penunjang yang dapat dilakukan adalah:
- Hematologi: leukopenia merupakan tanda khas infeksi virus, tetapi tidak spesifik
- Biopsi ulkus: patologi terlihat sebukan sel-sel mononuklear pada tepi luka
- Kultur virus herpes dan pemeriksaan Tzanck: sampel melalui swab pada area kulit atau genital yang terinfeksi, lalu diperiksa di bawah mikroskop
- Tes serologis: pemeriksaan herpes simplex virus (HSV), tetapi perlu dipahami bahwa tes ini hanya menunjukkan pajanan sebelumnya dan bukan menunjukkan infeksi aktif
Tes polymerase chain reaction (PCR): terutama kasus infeksi pada mata atau sistem saraf pusat[4,5]
Sifilis
Pada ulkus genital akibat sifilis, biasanya terdapat riwayat transmisi secara horizontal (hubungan seksual) dan vertikal (ibu ke bayi). Pasien sifilis dapat mengeluh muncul ulkus yang keras dan tidak terasa nyeri.[2]
Sifilis primer ditandai dengan papula pada titik masuknya bakteri, yang kemudian pecah menjadi ulkus (chancre). Umumnya, lesi bersifat soliter, keras, indurasi, diameter 0,5–2 cm, dasar bersih, tidak nyeri, dan sembuh secara spontan dalam 4–6 minggu. Ulkus muncul di glans penis pada pasien pria, dan di vulva atau leher rahim pada pasien wanita. Pasien juga dapat mengalami limfadenopati regional.[11]
Pemeriksaan penunjang di antaranya darkfield microscopy dan tes serologis, terdiri dari venereal disease research laboratory (VDRL) dan treponema pallidum hemagglutination (TPHA). Selain itu, dapat dilakukan kultur jaringan untuk mencari kuman Treponema pallidum.[6]
Ulkus Mole (Chancroid)
Keluhan utama pasien chancroid mirip dengan ulkus akibat herpes, yaitu luka yang nyeri di area genital. Awalnya, lesi berbentuk papul lembut dengan zona eritema, kemudian menjadi pioderma dan pecah dalam 2–3 hari sehingga membentuk ulkus. Karakteristik luka terbuka pada chancroid adalah:
- Tepi luka tidak beraturan
- Dasar luka cekung dengan dasar berwarna abu-abu kekuningan
- Bernanah dan mudah berdarah
- Luka terasa sangat nyeri, terutama saat miksi dan koitus
- Luka dapat berkonfluen[7]
Selain itu, tanda khas limfadenopati inguinal pada chancroid adalah berisi nanah, dapat membesar, bertekstur keras, dan sewaktu-waktu bisa pecah. Onset pembesaran kelenjar limfe ini sekitar 1–2 minggu setelah ulkus muncul. Pemeriksaan penunjang yang dapat dilakukan adalah pemeriksaan mikroskopis dan kultur dengan sampel cairan nanah.[5]
Pada pria, predileksi ulkus chancroid di preputium, kepala penis, dan perbatasan antara kepala dan batang penis. Sementara, predileksi pada wanita adalah labia mayora dan minora, vagina, servis, dan perineum. Chancroid pada wanita dapat asimtomatik dan bersifat karier.[7]
Limfogranuloma Venereum (LGV)
LGV merupakan ulkus genitalis yang disebabkan oleh bakteri Chlamydia Sp.. Gejala LGV terbagi menjadi tiga fase. Pada fase 1 atau inkubasi, gejala muncul sekitar 10–14 hari setelah terinfeksi, yaitu luka kecil yang dangkal di area genital atau mulut. Lesi tersebut sering bergerombol mirip lesi herpes. Lesi ini tidak nyeri dan menghilang dalam beberapa hari.
Gejala fase 2 terjadi sekitar 2–6 minggu setelah gejala fase 1, yaitu pembengkakan kelenjar limfe inguinal (buboes) dan coli bila penularan secara oral. Gejala lokal di antaranya disuria, nyeri anus atau nyeri saat buang air besar, konstipasi, hematochezia, hingga tenesmus. Sementara, gejala sistemik adalah sefalgia, fatigue, demam, mual, muntah, dan nyeri sendi.
Sementara itu, gejala fase 3 akan muncul jika infeksi tidak diobati. Gejala tersering adalah abses yang dapat berkembang menjadi fistula dan sikatrik, sehingga bentuk area genital berubah. Pemeriksaan penunjang untuk memastikan diagnosis adalah tes serologi, nucleic acid amplification test (NAAT), immunofluorescence assay, dan kultur.[8]
Granuloma Inguinale
Granuloma inguinale memiliki berbagai variasi gejala dari lesi atipikal dan tipikal. Onset sekitar 3‒40 hari. Lesi tipikal tersering adalah papul kecil dengan pruritus, yang dapat berkembang menjadi ulkus. Predileksi pada pria di glans penis, sedangkan pada wanita di introitus vagina. Pada kelompok homoseksual, ulkus dapat ditemukan di anus, dan kadang di leher dan mulut.
Ulkus tipikal adalah luka bersih berdasar merah (raw beef), tidak nyeri, dan mudah berdarah. Pemeriksaan penunjang untuk menegakkan diagnosis pasti granuloma inguinale kultur atau biopsi ulkus untuk mendeteksi bakteri Klebsiella granulomatis.
Penyakit Behcet
Manifestasi klinis penyakit Behcet adalah triple-symptom complex, yang terdiri dari ulkus aftosa mulut (stomatitis) rekuren, ulkus genitalia, dan lesi okular. Manifestasi ini dapat hilang dan timbul dengan sendirinya secara terus-menerus.
Ulkus pada genitalia sangat nyeri, dengan ukuran yang lebih besar dan lebih dalam daripada ulkus di mulut, serta batas yang tidak beraturan. Lesi yang telah sembuh akan menimbulkan jaringan parut. Manifestasi ulkus genitalia ini ditemukan paling banyak pada pasien perempuan.
Pemeriksaan penunjang untuk mendiagnosis penyakit ini secara pasti belum tersedia. Tes patergi dan biomarker inflamasi dapat dilakukan, tetapi keduanya spesifik untuk penyakit Behcet.[12,13]
Kesimpulan
Ulkus genital memiliki etiologi penyakit infeksi dan noninfeksi. Insidensi ulkus genital infeksi yang tertinggi adalah herpes genital, sifilis, ulkus mole (chancroid), limfogranuloma venereum (LGV), dan granuloma inguinale. Sementara, ulkus genital noninfeksi di antaranya penyakit Behcet yang memiliki triple-symptom complex, yaitu stomatitis, ulkus genitalia, dan lesi okular yang rekuren terus menerus.
Pemeriksaan penunjang ulkus genital harus disesuaikan dengan dugaan etiologi. Dokter perlu memahami tes apa yang dapat membantu untuk membedakan penyebab ulkus genital, dan apakah tes tersebut akan berguna sesuai dengan jangka waktu gejala pasien.
Ulkus genital yang disertai rasa nyeri dapat disebabkan oleh herpes, chancroid, dan penyakit Behcet. Sementara, ulkus akibat sifilis, LGV dan granuloma inguinale tidak nyeri. Pembesaran kelenjar limfe pada chancroid terjadi 1–2 minggu setelah ulkus muncul. Pada LGV, kelenjar limfe membesar (buboes) 2–6 minggu setelah gejala fase 1, di mana fase 1 ditandai dengan luka kecil bergerombol mirip lesi herpes tetapi tidak nyeri.