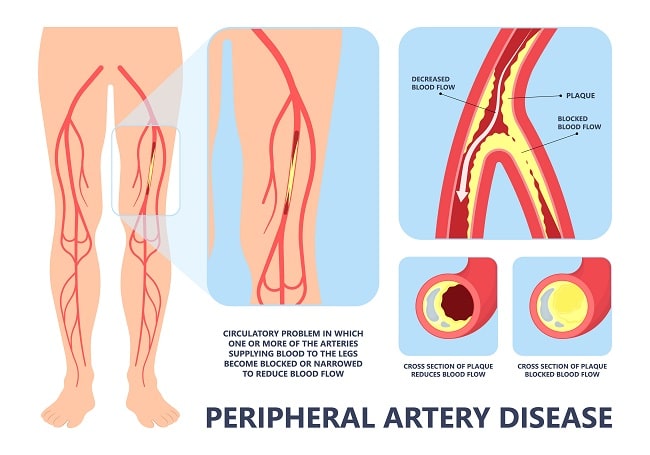
Dalam penatalaksanaan penyakit arteri perifer, aterektomi sering dipilih untuk menghilangkan plak aterosklerotik, tetapi bukti yang mendukung keunggulannya dibandingkan opsi terapi lain masih belum konsisten.[1]
Pilihan Tata Laksana Pada Penyakit Arteri Perifer
Pada penyakit arteri perifer, strategi revaskularisasi utama meliputi operasi bypass terbuka dan terapi endovaskular. Terapi endovaskular menjadi pendekatan yang banyak disukai seiring kemajuan teknologi intervensi. Angioplasti balon dengan atau tanpa pemasangan stent masih menjadi modalitas endovaskular yang paling mapan dan memiliki dukungan bukti yang relatif lebih luas. Namun, salah satu tantangan terbesar adalah kalsifikasi arteri yang luas.[1,2]
Kalsifikasi sirkumferensial dapat menyebabkan elastic recoil dini dan ekspansi stent yang tidak optimal, sehingga menjadi hambatan signifikan dalam intervensi vaskular perifer. Di sisi lain, pasien dengan diabetes mellitus dan gagal ginjal kronik seringkali mengalami lesi penyakit arteri perifer yang berat, berkalsifikasi, serta berisiko tinggi mengalami ulkus, infeksi, gangren, hingga amputasi. Tantangan anatomi ini yang mendorong pengembangan teknik modifikasi plak sebagai alternatif, seperti aterektomi.[3,4]
Teknik aterektomi bertujuan melakukan debulking plak aterosklerotik, khususnya yang berkalsifikasi berat, untuk meningkatkan diameter lumen dan compliance pembuluh, serta memfasilitasi intervensi lanjutan seperti plain old balloon angioplasty (POBA), drug-coated balloon (DCB), atau pemasangan stent.
Dalam beberapa kasus, aterektomi dapat mengurangi risiko diseksi pasca angioplasti dan memungkinkan penghindaran stent. Penggunaanya di Amerika Serikat terus meningkat dan mencapai sekitar 18% dari seluruh prosedur intervensi vaskular perifer. Meskipun teknologi ini semakin sering digunakan, terutama di pusat layanan vaskular modern, basis bukti yang mendukung penggunaannya masih belum konsisten.[4,5]
Indikasi Aterektomi pada Pasien dengan Penyakit Arteri Perifer
Dalam praktik klinis, belum terdapat konsensus global yang secara tegas menetapkan populasi ideal untuk aterektomi. Pedoman nasional dari Perhimpunan Dokter Spesialis Kardiovaskular Indonesia (PERKI) tahun 2024 menyebutkan bahwa tindakan revaskularisasi pada penyakit arteri perifer mencakup pendekatan endovaskular (angioplasti balon, pemasangan stent, dan aterektomi), bedah bypass, maupun strategi hybrid yang mengombinasikan keduanya.
Menurut pedoman tersebut, pemilihan strategi didasarkan pada karakteristik anatomi lesi, derajat kalsifikasi, kondisi klinis pasien, serta tujuan terapi seperti perbaikan gejala atau penyelamatan ekstremitas. Kerangka ini sejalan dengan praktik berbasis pedoman internasional dari American Heart Association dan European Society of Cardiology, yang menekankan individualisasi dalam pemilihan pendekatan revaskularisasi.[3,4]
Kapan Mempertimbangkan Untuk Melakukan Aterektomi?
Angioplasti balon dengan atau tanpa pemasangan stent masih merupakan modalitas endovaskular yang paling mapan dan memiliki dukungan bukti klinis yang relatif lebih luas. Meskipun efektif memperbaiki lumen pembuluh darah, teknik ini terutama bekerja dengan meregangkan dan memindahkan plak tanpa menghilangkan secara langsung, sehingga pada lesi panjang, difus, atau berkalsifikasi berat, risiko restenosis tetap menjadi tantangan.
Untuk mengatasi keterbatasan tersebut, aterektomi dikembangkan sebagai teknik debulking yang bertujuan mengurangi beban plak secara langsung dan secara teoritis menurunkan risiko elastic recoil serta penutupan mendadak. Aterektomi dapat dipertimbangkan secara selektif pada:
- Lesi kompleks seperti penyakit difus panjang
- Klasifikasi TASC C/D
- Kalsifikasi berat
- Oklusi yang masih dapat ditembus secara intraluminal.
Selain itu, pada pasien dengan Chronic Limb-Threatening Ischemia (CLTI), terutama Rutherford 4-6 dengan kehilangan jaringan atau gangren, aterektomi sering dipertimbangkan karena tingginya beban plak dan kalsifikasi berat yang kerap ditemukan pada populasi dengan diabetes mellitus atau gagal ginjal kronis.
Aterektomi juga dapat dipilih pada kasus in-stent restenosis (ISR), di mana debulking jaringan fibrotik atau kalsifikasi dalam stent berpotensi meningkatkan efektivitas angioplasti lanjutan, serta memperbaiki ekspansi dan aposisi stent tambahan bila diperlukan.
Pada segmen pembuluh darah yang kurang ideal untuk pemasangan stent permanen, seperti arteri femoralis komunis atau poplitea, pendekatan ini juga dapat menjadi alternatif untuk mengurangi risiko komplikasi mekanik jangka panjang.[3,4]
Penggunaan Aterektomi Berdasarkan Stadium Penyakit Arteri Perifer
Pada stadium klaudikasio, aterektomi belum menunjukkan keunggulan luaran jangka panjang dibandingkan terapi medikamentosa optimal dan supervised exercise therapy. Bahkan, beberapa laporan menunjukkan bahwa revaskularisasi pada klaudikasio dapat dikaitkan dengan progresi penyakit dan peningkatan risiko amputasi dalam jangka panjang.
Sejalan dengan temuan tersebut, studi retrospektif berbasis data klaim Medicare pada pasien klaudikasio yang menjalani aterektomi femoropopliteal menunjukkan bahwa pasien yang menjalani prosedur aterektomi memiliki kemungkinan lebih tinggi untuk memerlukan reintervensi, yang seringkali adalah tindakan aterektomi ulang. Temuan ini menimbulkan pertanyaan mengenai keberlanjutan manfaat klinis serta potensi terjadinya siklus reintervensi pada populasi ini.
Pada stadium rest pain, yang mencerminkan derajat iskemia lebih berat, tujuan utama terapi adalah memperbaiki perfusi untuk mengurangi nyeri. Meski demikian, data mengenai efektivitas aterektomi pada kelompok ini juga masih terbatas.
Pada praktiknya, aterektomi lebih sering digunakan pada chronic limb-threatening ischemia (CLTI), yakni bentuk penyakit arteri perifer paling berat yang ditandai dengan ulkus tidak sembuh atau gangren dan risiko tinggi kehilangan ekstremitas. Pada kasus tersebut, kebutuhan revaskularisasi agresif serta keberadaan lesi berkalsifikasi berat menjadikan aterektomi sebagai salah satu opsi terapi endovaskular, terutama untuk modifikasi plak dan persiapan intervensi lanjutan.[2,4]
Penggunaan Aterektomi berdasarkan Lokasi Arteri
Penggunaan aterektomi di atas lutut (above-the-knee/ATK; arteri femoralis dan poplitea) dan di bawah lutut (below-the-knee/BTK; arteri tibialis) menunjukkan perbedaan karakteristik anatomi dan luaran klinis.
Lesi Di Atas Lutut:
Lesi ATK umumnya melibatkan pembuluh dengan diameter lebih besar dan campuran jaringan fibrotik serta kalsifikasi, sehingga secara teknis lebih mudah diakses. Namun, bukti klinis tidak secara konsisten menunjukkan keunggulan aterektomi dibandingkan percutaneous transluminal angioplasty (PTA).
Meta-analisis terhadap 6 uji klinis pada penyakit femoropopliteal tidak menemukan perbedaan bermakna dalam keberhasilan teknis, embolisasi distal, kebutuhan bailout stenting, patensi primer, maupun angka amputasi antara aterektomi dan PTA.
Studi lain berbasis database VQI memang melaporkan sedikit peningkatan patensi primer 1 tahun pada aterektomi dibandingkan PTA (84,2% vs. 82%), tetapi tanpa perbedaan dalam angka amputasi maupun reintervensi. Bahkan, stenting dikaitkan dengan angka amputasi mayor yang lebih rendah dibandingkan aterektomi.[2,4]
Lesi Di Bawah Lutut:
Pada lesi BTK, pembuluh berdiameter lebih kecil dengan kalsifikasi lebih berat dan dinding yang lebih rapuh, meningkatkan risiko cedera pembuluh dan komplikasi prosedural. Data klinis efikasi aterektomi pada wilayah ini juga terbatas dan cenderung bervariasi.
Salah satu meta-analisis menyebutkan intervensi tibial tidak menunjukkan perbedaan signifikan dalam luaran antara kombinasi aterektomi dan PTA dibandingkan PTA saja. Analisis berbasis data Medicare pada pasien chronic limb-threatening ischemia (CLTI) juga tidak menemukan manfaat signifikan dalam limb salvage antara kedua pendekatan tersebut.
Meski demikian, data registri VQI menunjukkan bahwa kombinasi aterektomi dan PTA dikaitkan dengan angka diseksi lesi yang lebih rendah dibandingkan PTA saja. Namun, pada kelompok yang sama juga ditemukan kebutuhan pemasangan stent tambahan (provisional stenting) yang lebih tinggi, sehingga keuntungan teknis tersebut tidak serta-merta mengurangi kebutuhan intervensi lanjutan.[2,4]
Efektivitas Aterektomi vs Modalitas Endovaskular Lain
Efektivitas aterektomi dibandingkan modalitas endovaskular lain seperti percutaneous transluminal angioplasty (PTA) atau stenting masih menjadi perdebatan. Sebagian besar studi prospektif komparatif melibatkan jumlah pasien yang relatif kecil, sementara studi berskala besar umumnya bersifat single-arm tanpa kelompok pembanding, sehingga membatasi interpretasi kausalitas dan penarikan kesimpulan mengenai superioritas klinis.
Studi observasional prospektif DEFINITIVE LE melaporkan bahwa aterektomi yang diikuti drug-coated balloon (DCB) menghasilkan angka patensi primer 1 tahun sebesar 90,5% (lebih tinggi dibandingkan plain old balloon angioplasty/POBA saja). Namun, temuan tersebut berasal dari desain non-komparatif dan tidak secara langsung membuktikan keunggulan dibandingkan strategi lain dalam jangka panjang.
Sebaliknya, tinjauan sistematik Cochrane (2026) menunjukkan bahwa secara umum belum terdapat bukti yang meyakinkan mengenai keunggulan klinis aterektomi dibandingkan angioplasti balon maupun angioplasti balon dengan stenting primer.
Berdasarkan sepuluh studi yang membandingkan aterektomi dengan BA (659 peserta) dalam tinjauan tersebut, tidak ditemukan perbedaan bermakna dalam patensi primer 6 maupun 12 bulan, mortalitas, kejadian kardiovaskular, target vessel revascularization (TVR), maupun angka komplikasi. Satu studi kecil yang membandingkan aterektomi dengan stenting juga tidak menunjukkan perbedaan signifikan dalam luaran klinis, meskipun analisisnya sangat terbatas.[1,2,4]
Profil Keamanan Aterektomi
Di samping efektivitas yang belum menunjukkan keunggulan konsisten, aspek keamanan juga menjadi pertimbangan penting. Beberapa komplikasi aterektomi yang telah dilaporkan meliputi perforasi pembuluh, diseksi, restenosis, dan embolisasi distal.
Insidensi embolisasi berkisar antara 3% hingga 30% tergantung jenis perangkat dan karakteristik lesi. Mekanisme embolisasi terutama disebabkan oleh fragmentasi plak dan migrasi debris ke distal yang dapat menimbulkan iskemia hingga fenomena no-reflow.
Data lain dari Vascular Study Group of New England melaporkan insidensi embolisasi distal sekitar 1–2% pada prosedur intervensi vaskular perifer secara umum. Namun, angka tersebut meningkat hingga sekitar 5% pada prosedur yang melibatkan aterektomi.
Untuk memitigasi risiko tersebut, berbagai strategi telah diterapkan, termasuk penggunaan embolic protection devices (EPD), terutama pada lesi risiko tinggi, serta teknik prosedural seperti predilatasi dengan balon, manuver perangkat secara bertahap dan terkontrol, serta penggunaan kateter aspirasi.
Yang dimaksud dengan kasus risiko tinggi adalah oklusi total kronis, in-stent restenosis, trombosis, lesi dengan kalsifikasi >40 mm, atau lesi aterosklerotik panjang >140 mm. Seleksi pasien yang tepat dan pengalaman operator memegang peranan penting dalam mengoptimalkan luaran klinis sekaligus menurunkan risiko komplikasi.[2,4]
Pertimbangan Efisiensi Biaya
Selain itu, aterektomi memiliki biaya relatif lebih tinggi dibandingkan terapi endovaskular lain, sehingga isu cost-effectiveness menjadi perhatian, terutama ketika luaran jangka panjang belum menunjukkan manfaat yang jelas.
Satu uji klinis acak melaporkan incremental cost sebesar USD 549 dengan tambahan 0,16 quality-adjusted life year (QALY), yang mana menghasilkan incremental cost-effectiveness ratio (ICER) sebesar USD 3.441 per QALY, yakni di bawah ambang batas yang lazim digunakan di Amerika Serikat.[4,6]
Kesimpulan
Berdasarkan bukti ilmiah yang tersedia, manfaat aterektomi pada penyakit arteri perifer masih belum jelas. Manfaat dalam hal patensi jangka panjang, mortalitas, maupun luaran kardiovaskular mayor masih belum konsisten dibandingkan terapi konvensional.
Oleh sebab itu, studi lanjutan masih diperlukan untuk memastikan apakah memang aterektomi masih relevan digunakan dalam penanganan penyakit arteri perifer di tengah banyaknya pilihan terapi lain yang tersedia saat ini.