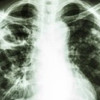
Pendahuluan Tuberkulosis Paru
Tuberkulosis paru atau TB paru adalah penyakit menular yang disebabkan oleh infeksi bakteri Mycobacterium tuberculosis pada paru. Saat ini, Indonesia merupakan kontributor kedua terbesar terhadap epidemi tuberkulosis global, yakni menyumbang sekitar 10% kasus tuberkulosis.
Tuberkulosis paru ditularkan melalui udara ketika penderita batuk, bersin, atau meludah sehingga bakteri terhirup orang di sekitar. Bakteri ini juga dapat menginfeksi organ lain, seperti organ pencernaan, organ limfaretikular, kulit, sistem saraf pusat, sistem muskuloskeletal, hati, dan sistem reproduksi.[1,2]
Diagnosis tuberkulosis paru ditegakkan berdasarkan pemeriksaan bakteriologis, klinis, dan pemeriksaan penunjang lainnya. Proses evaluasi diawali dengan anamnesis dan identifikasi keluhan sesuai gejala yang dialami pasien. Tanda dan gejala klinis, bila ada, umumnya bersifat tidak spesifik sehingga sering kali tidak cukup untuk menegakkan diagnosis secara pasti.[2,3]
Gejala aktif tuberkulosis paru dapat berupa batuk, penurunan berat badan, anoreksia, demam, keringat malam, batuk berdarah (hemoptisis), dan lemas. Pemeriksaan fisik toraks dapat menunjukkan adanya ronkhi, sedangkan pemeriksaan penunjang yang diperlukan bisa berupa rontgen toraks, pewarnaan bakteri tahan asam (BTA) sputum, kultur, dan pemeriksaan genetik amplifikasi asam nukleat.[1-3]
Pemeriksaan utama untuk mendeteksi tuberkulosis paru di Indonesia saat ini adalah tes cepat molekuler (TCM) secara bakteriologis. TCM digunakan untuk mendiagnosis tuberkulosis paru maupun ekstraparu, baik pada kasus baru maupun pasien dengan riwayat pengobatan sebelumnya. TCM bisa digunakan pada semua kelompok usia termasuk pasien HIV. TCM menggunakan spesimen dahak untuk terduga TB paru dan spesimen non-dahak untuk terduga TB ekstraparu.[2]
Regimen standar pengobatan tuberkulosis paru adalah menggunakan kombinasi beberapa antibiotik yang dikenal sebagai obat antituberkulosis (OAT), yang umumnya terdiri atas isoniazid, rifampicin, pirazinamid, etambutol, dan streptomisin.[2]
OAT pada kasus sensitif obat (SO) diberikan selama 6 bulan dan diminum setiap hari, yang terdiri dari fase intensif selama 2 bulan dengan kombinasi isoniazid (H), rifampicin (R), pirazinamid (Z), dan etambutol (E), dilanjutkan dengan fase lanjutan selama 4 bulan dengan isoniazid (H) dan rifampicin (R). Regimen ini dapat diberikan pada TB paru, ekstraparu, pasien HIV, serta pasien dengan komorbid diabetes melitus.[2,4]
Sementara itu, pengobatan tuberkulosis resisten obat (TB RO) di Indonesia mengikuti pedoman nasional dan disesuaikan dengan pola resistensi serta kondisi klinis pasien. Secara umum, tersedia regimen jangka pendek 6 bulan menggunakan kombinasi BpaLM (bedaquiline, pretomanid, linezolid, dan moxifloxacin) atau BpaL (bedaquiline, pretomanid, dan linezolid).[2,4]
Penulisan pertama oleh: dr. DrRiawati MMedPH