Diagnosis Dry Eye Syndrome
Diagnosis dry eye syndrome atau keratokonjungtivitis sicca biasanya ditegakkan secara klinis, yaitu adanya keluhan iritasi mata, gatal, atau rasa berpasir pada mata. Beberapa pemeriksaan penunjang dapat digunakan untuk membantu menegakkan diagnosis, di antaranya tes Schirmer, tes tear break-up time, dan pewarnaan permukaan okular.
Anamnesis
Keluhan yang dapat diperoleh pada anamnesis pasien dengan dry eye syndrome antara lain rasa terbakar, gatal, mata perih, mata berair, serta sensasi benda asing atau berpasir pada mata. Selain itu gejala lain dapat berupa sering berkedip, penglihatan kabur, fotofobia mata merah,nyeri pada mata, mata terasa berat, dan sakit kepala.[2,4]
Keluhan tersebut umumnya cenderung memberat setelah penggunaan mata berlebih atau adanya paparan terhadap kondisi lingkungan yang ekstrim, misalnya udara kering. Gejala juga biasanya dikeluhkan memburuk pada sore atau malam hari.[4,16]
Pada anamnesis, juga harus menanyakan riwayat pengobatan pasien baik pengobatan sistemik maupun topikal mata. Riwayat penyakit, seperti rheumatoid arthritis dan hipertiroid, juga perlu ditanyakan. Riwayat tindakan pembedahan mata seperti, bedah refraktif kornea juga perlu digali pada anamnesis.[2,10]
Beberapa kuesioner dapat digunakan untuk membantu anamnesis dry eye syndrome, antara lain Ocular Surface Disease Index (OSDI), System for Patient Evaluation of Eye Dryness (SPEED), Symptom Assessment in Dry Eye (SANDE), dan The Dry Eye Questionnaire.[2,3,10]
Pemeriksaan Fisik
Pemeriksaan fisik oftalmologi menggunakan slit lamp dapat membantu menemukan tanda klinis pada pasien dry eye syndrome. Pemeriksaan fisik meliputi bagian bulu mata, palpebra dengan melakukan eversi, segmen anterior mata, meniskus air mata, kelenjar Meibom, serta staining kornea dan konjungtiva. Pemeriksa juga perlu mengamati frekuensi berkedip pasien dan apakah penutupan palpebra komplit atau tidak.[4,14]
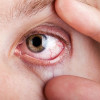
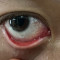
Tanda klinis yang dapat ditemukan pada pemeriksaan fisik antara lain injeksi konjungtiva, erosi epitel kornea pungtata, dan berkurangnya meniskus air mata bagian bawah (<0,25 mm).[4]
Pada dry eye syndrome akibat disfungsi kelenjar Meibom, dapat ditemukan penebalan margin palpebra dan telangiektasis. Pada pemeriksaan oftalmologi perlu dilakukan evaluasi palpebra, ada atau tidaknya kelainan seperti entropion, ektropion, atau penutupan palpebra yang tidak adekuat.[13]
Pemeriksaan margin palpebra, bulu mata, dan muara kelenjar Meibom menggunakan slit lamp diperlukan untuk mengevaluasi kelainan yang dapat menyebabkan dry eye syndrome. Obstruksi muara kelenjar Meibom ditandai dengan adanya sekresi padat keruh atau granular saat palpebra ditekan. Disfungsi kelenjar Meibom akibat inflamasi ditandai dengan blefaritis atau meibomitis.[13]
Ditemukannya temporal lid-parallel conjunctival folds (LIPCOF) merupakan indikator dry eye syndrome. LIPCOF timbul akibat gesekan antara palpebra dengan konjungtiva. Pada dry eye syndrome derajat yang lebih berat, dapat ditemukan komplikasi pada kornea berupa ulserasi dan bahkan perforasi kornea. Pemeriksaan visus pada dry eye syndrome akan mengalami penurunan bila terdapat komplikasi pada kornea.[13]
Staining Epitel
Staining epitel dapat dilakukan menggunakan slit lamp dan penetesan pewarna seperti fluoresen, lissamine green, atau rose bengal. Fluoresen mengumpul di daerah epitel yang mengalami erosi, umumnya lebih mewarnai bagian kornea dibandingkan konjungtiva.
Staining menggunakan lissamine green dan rose bengal dapat digunakan untuk mendeteksi dry eye derajat ringan, dan memberikan pewarnaan lebih banyak pada konjungtiva. Baik lissamine green maupun rose bengal dapat mewarnai epitel yang sehat yang tidak tertutupi lapisan musin. Staining menggunakan lissamine green tidak menimbulkan rasa nyeri dan toksisitas pada kornea seperti pada penggunaan rose bengal.[4,5,13]
Diagnosis Banding
Beberapa diagnosis banding dry eye syndrome adalah konjungtivitis, blefaritis, dan keratitis.
Konjungtivitis
Konjungtivitis dapat memberikan gejala klinis yang mirip dengan dry eye syndrome. Keluhan utama mata merah, berair, sensasi benda asing dapat juga dikeluhkan oleh pasien dengan konjungtivitis. Konjungtivitis viral dan bakterial adalah penyakit menular, sehingga pada anamnesis mungkin didapatkan riwayat anggota keluar lain atau teman kerja/sekolah yang menderita keluhan yang sama.
Pada konjungtivitis, injeksi konjungtiva biasanya lebih mencolok, dapat disertai pengeluaran sekret mata berlebih hingga menyebabkan kelopak mata sulit dibuka. Edema palpebra juga terkadang dapat terlihat pada pemeriksaan fisik.
Pada konjungtivitis alergi, gejala yang dominan adalah rasa gatal pada mata. Gejala alergi lain dapat muncul seperti hidung berair, manifestasi alergi pada kulit, dan biasanya bersifat musiman, atau ada faktor pemicu spesifik.[14]
Blefaritis
Blefaritis memiliki keluhan pada mata hampir mirip dengan dry eye syndrome, ditambah dengan adanya kerak pada bulu mata dan margin palpebra. Blefaritis umumnya bersifat kronis dengan eksaserbasi intermittent. Blefaritis dapat disertai dengan kelainan lain seperti dermatitis seboroik atau rosacea. Blefaritis dapat terjadi bersamaan dengan dry eye syndrome, dan menjadi salah satu penyakit yang berhubungan dengan dry eye syndrome.
Pemeriksaan mikroskop pada sampel bulu mata dapat menunjukkan manifestasi Demodex. Kultur sampel margin palpebra diperlukan bagi kondisi blefaritis dengan inflamasi yang berat atau yang tidak memberikan respon terhadap terapi.[15]
Keratitis
Keratitis akibat infeksi bakterial atau fungal dapat terjadi bila ada gangguan pada integritas kornea. Faktor risiko keratitis adalah penggunaan lensa kontak, trauma mata, penggunaan tetes mata yang terkontaminasi, serta kondisi dry eye itu sendiri.
Keratitis dapat disertai dengan perubahan pada lapisan kornea yang lebih dalam seperti edema pada stroma, Descemet's fold, dan pembentukan hipopion. Tanda lain yang dapat ditemukan adalah sekret mata mukopurulen. Pemeriksaan apusan sampel kornea dengan pewarnaan Gram atau KOH dapat mengonfirmasi ada tidaknya mikroorganisme.[16]
Pemeriksaan Penunjang
Pemeriksaan penunjang yang mudah dilakukan pada praktik klinis adalah tes Schirmer, tear film break-up time, pemeriksaan matrix metalloproteinase-9 (MMP-9), tes ferning, tes osmolaritas air mata, dan pemeriksaan serum biomarker.[3]
Tes Schirmer
Tes Schirmer berguna untuk mengukur sekresi kelenjar lakrimal. Kertas filter khusus diselipkan pada kantung konjungtiva di sepertiga temporal palpebra inferior. Pasien kemudian diminta menutup mata selama 5 menit. Hasil Schirmer ≤10 mm/5 menit menunjukkan adanya kelainan sekresi.[4,13]
Tes Schirmer I dilakukan untuk mengukur refleks air mata, tanpa menggunakan anestesi topikal. Hasil Schirmer kurang dari 10 mm setelah 5 menit merupakan konfirmasi diagnosis aqueous tear-deficiency (ATD). Tes Schirmer II dilakukan apabila hasil Schirmer I abnormal. Prosedur tes serupa dengan Schirmer I, tetapi dilakukan prosedur iritasi mukosa menggunakan aplikator cotton bud. Jumlah air mata <15 mm setelah 5 menit menandakan sekresi air mata abnormal.[4]
Tear Film Break-up Time
Tear break-up time dilakukan menggunakan pewarnaan fluorescens pada konjungtiva inferior dan kemudian menilai stabilitas lapisan air mata prekorneal. Strip fluorescens dibasahi dengan cairan salin normal steril dan diletakkan dalam konjungtiva tarsal inferior.
Setelah itu, pasien diinstruksikan untuk berkedip beberapa kali. Lakukan penilaian menggunakan slit lamp dengan cobalt-blue filter. Waktu antara kedipan mata dan munculnya diskontinuitas gelap pada lapisan air mata yang diwarnai fluorescens adalah tear break-up time. Break-up time kurang dari 10 detik dianggap abnormal. Break-up time yang cepat ditemukan pada defisiensi aqueous pada air mata dan penyakit pada kelenjar Meibom.[11]
Tes Matrix Metalloproteinase-9
Matrix metalloproteinase-9 (MMP-9) yang meningkat pada tes berkaitan dengan dry eye syndrome. Pada dry eye syndrome, terjadi upregulation MMP-9 untuk pemeliharaan epitel.[4]
Tes Ferning
Tes ferning merupakan salah satu tes yang tidak invasif serta mudah untuk dilakukan. Tes ini dapat digunakan untuk menilai kualitas serta stabilitas lapisan air mata. Sampel air mata diambil dan diletakkan pada kaca objek, kemudian diamati di bawah mikroskop.
Air mata yang normal akan memberikan gambaran kristal berbentuk daun pakis (ferns). Tes ini tidak umum untuk mendiagnosis dry eye syndrome karena keterbatasan penelitian mengenai validitas dan korelasinya dengan gejala dry eye syndrome.[17]
Pemeriksaan Penunjang Lain
Pemeriksaan penunjang lain seperti osmolaritas air mata, interferometri air mata, dan pemeriksaan autoantibodi Sjogren pada serum dilakukan menggunakan alat bantu pemeriksaan yang berbeda-beda. Peningkatan osmolaritas >308 mOsm/L menandakan adanya dry eye syndrome.
Pemeriksaan interferometri dapat menentukan kualitas dan ketebalan lapisan lemak air mata. Pemeriksaan ini terutama berguna untuk dry eye evaporatif misalnya yang disebabkan oleh meibomian gland dysfunction (MGD).
Pasien yang memiliki gejala sindrom Sjogren dengan dry eye syndrome memerlukan pemeriksaan biomarker serologis yakni autoantibodi serum. Deteksi SS-A (anti Ro) dan SS-B (anti La) dapat menegakkan diagnosis sindrom Sjogren.[4,18]
Klasifikasi Dry Eye Syndrome
Klasifikasi dry eye syndrome (DES) disusun berdasarkan tanda dan gejala, serta dibagi menjadi ringan, sedang, dan berat. DES ringan biasanya menunjukkan gejala iritasi, gatal, nyeri mata, ketidaknyamanan pada mata, atau pandangan buram intermittent. Terkadang diagnosis DES ringan sulit ditegakkan, karena gejala yang muncul tidak konsisten.
Pada, DES sedang pasien mengalami peningkatan ketidaknyamanan dan gejala lebih sering muncul. Penglihatan juga mulai terganggu, dan gejala yang timbul lebih konsisten. DES berat ditandai dengan frekuensi terjadinya gejala yang semakin sering, dan sangat mengganggu pasien, bahkan menyebabkan hendaya (disabling).[11]
Direvisi oleh: dr. Livia Saputra